Bệnh viêm loét Buruli do vi khuẩn ăn thịt gây ra
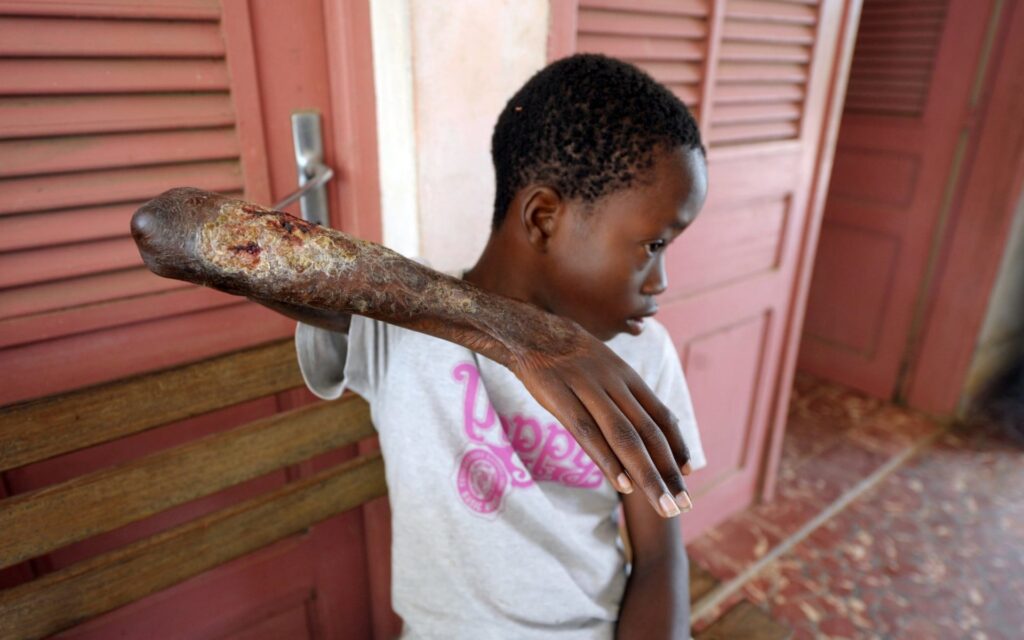

Chứng bệnh viêm loét Buruli gây nên các vết loét ở chân ban đầu giống như vết cháy nắng, sau đó tình trạng mẩn đỏ và viêm nhiễm ngày càng nặng hơn.
Theo các bác sỹ tình trạng viêm loét ở chân phải của bệnh nhân Rob Courtney, Australia (bệnh nhân 80 tuổi) được chuẩn đoán do một loại vi khuẩn ăn thịt có tên là Buruli gây ra. Theo ghi nhận, căn bệnh do vi khuẩn này gây ra gần đây bùng phát tại khu vực ven biển nơi ông Courtney sinh sống. Căn bệnh làm cho chân của ông Court bị ăn mòn và hoại tử phần thịt ở chân và phải điều trị kháng sinh liều cao.
Nguyên nhân gây ra Ulcer Buruli


Yếu tố sinh lý của tổn thương da loét trong loét Buruli được ghi nhận là Mycobacterium ulcerans. Mycobacterium ulcerans là một loại vi khuẩn mycobacterium nhanh chóng phát triển trên môi trường Levenstein-Jensen ở nhiệt độ 30-32 ° C; giảm áp lực oxy từng phần của oxy trong 6-8 tuần. Không giống như các mycobacteria khác, Mycobacterium ulcerans tạo ra độc tố bởi cấu trúc hóa học đại diện cho dẫn chất macrolide gọi là mycolactone.
Chất độc này có ái lực với các tế bào mỡ, có tác dụng gây độc tế bào; góp phần làm phát triển các quá trình hoại tử, và tác dụng ức chế miễn dịch; vì độ nhạy của các xét nghiệm da thuộc giai đoạn hoại tử. Không giống như các chủng vi khuẩn khác, là ký sinh trùng nội bào thực tế; nằm trong các tế bào thực vật; Mycobacterium ulcerans hình thành các bào thai ngoài tế bào.
Cơ chế sinh bệnh
Như với mycobacteriosis con người khác; cơ chế bệnh sinh của bệnh này được liên kết chặt chẽ với các tính năng cụ thể của các phản ứng miễn dịch của cơ thể; thời gian tiếp xúc với các nguồn lây nhiễm; nhiều yếu tố nội sinh và ngoại sinh. Một tính năng đặc biệt của M. Ulcerans là khả năng để tạo ra một mycolactone độc tố giải thích loét sâu sắc.
Gateway để mầm bệnh thường các tổn thương da tầm thường (vết trầy xước, trầy xước, trường học, côn trùng cắn, vết thương lòng, vv), ví dụ: những gì thường được gọi là microtrauma. Vấn đề, rõ ràng là tình tiết tăng nặng và các bệnh như sốt rét, nhiễm giun sán; hypovitaminosis, nghiện ma túy, vv nhạy cảm nhất đối với sự xuất hiện và dĩ nhiên nghiêm trọng của Buruli loét; trẻ em và thanh thiếu niên lên đến 15 năm, hơi ít -., Người lớn và người già.
Tình trạng bệnh
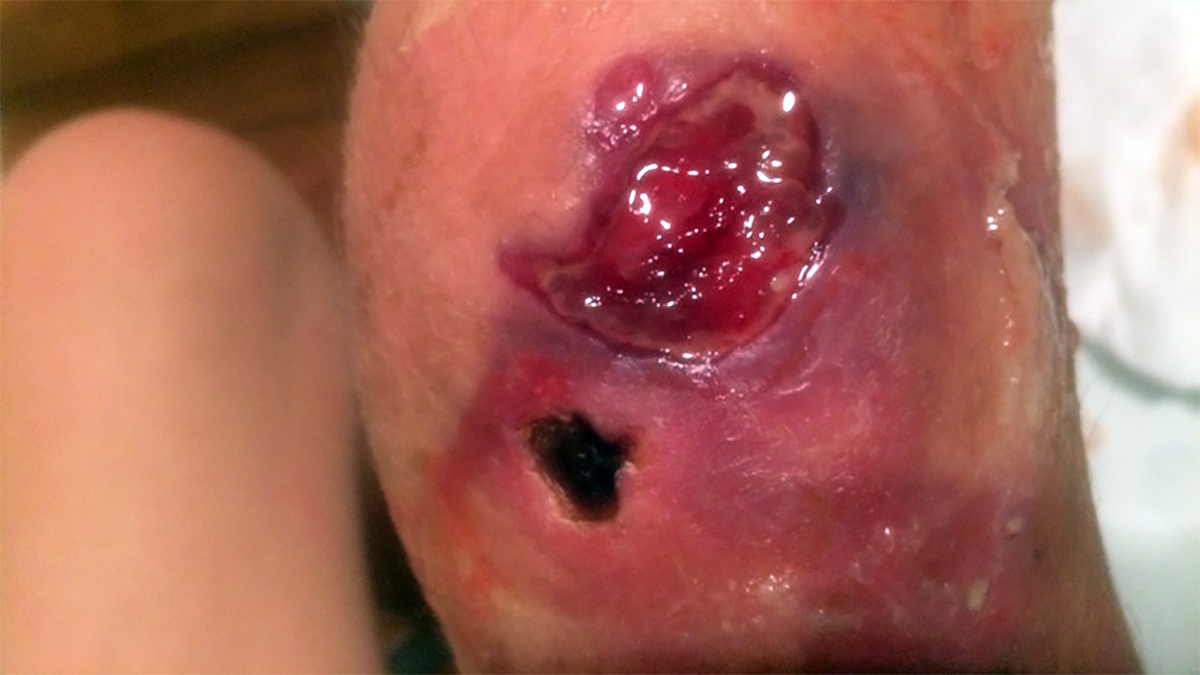

Tại Australia, các trường hợp loét xuất hiện từ những năm 1940. Số ca mắc gia tăng gần đây khiến cộng đồng một lần nữa chú ý đến căn bệnh từng bị lãng quên. Khu vực bị ảnh hưởng nặng nề nhất tại Australia là bán đảo Mornington. Từ năm 2016, mỗi năm bán đảo báo cáo khoảng 180 trường hợp viêm loét; con số cao nhất là 340 ca vào năm 2018. Tháng 2 năm nay, bệnh lan rộng đến vùng ngoại ô Melbourne, thành phố 5 triệu dân.
Viêm loét Buruli vẫn còn là bí ẩn. Không ai biết chính xác cách thức lây nhiễm cũng như lý do nó bùng lên trên bán đảo Mornington; một khu vực giàu có cách Melbourne chưa tới 80 km, nơi có hàng nghìn khách du lịch mỗi năm. Các nhà khoa học cho rằng loét Buruli và 75% các mầm bệnh mới nổi; bao gồm Covid-19, lây từ động vật sang người. Họ nhận định bệnh truyền nhiễm trở nên phổ biến một phần do sự xâm nhập của con người vào môi trường hoang dã.
Giả thuyết hàng đầu về nguồn gốc căn bệnh ở Australia là vi khuẩn xuất phát từ cơ thể chuột túi; truyền sang người qua vật chủ trung gian là muỗi. Giáo sư, tiến sĩ Paul Johnson của Hệ thống Y tế Austin, cho biết: “Vi khuẩn đã tồn tại từ lâu, nhưng con người tình cờ gặp phải; giúp nó bùng phát không chủ đích. Chúng tôi đã đưa ra các giả thuyết; tình huống mầm bệnh có thể phát triển nhanh chóng và lây cho người”.
Nghiên cứu về bệnh của các chuyên gia
Trong những năm gần đây, khi giới y khoa chú ý nhiều hơn đến căn bệnh; giáo sư Johnson và các đồng nghiệp cố gắng tìm ra chính xác cách lây truyền của bệnh loét Buruli. Theo hướng nghiên cứu giả thuyết bệnh bắt nguồn từ muỗi; họ cố gắng hạn chế lượng muỗi trên bán đảo Mornington để xem số bệnh nhân có giảm hay không. Cuối tháng 2, giáo sư Johnson, giáo sư Tim Stinear, Viện Doherty thuộc Đại học Melbourne; hơn 10 người khác đặt bẫy muỗi ở vùng ngoại ô bán đảo.
Các nhà nghiên cứu cũng tìm phân của chuột túi; cho rằng đây là manh mối quan trọng để biết bản đồ dịch tễ – các điểm nóng nơi vi khuẩn hoành hành. “Một khi bắt đầu tìm kiếm bạn sẽ thấy chúng ở khắp mọi nơi”, ông Stinear nói.
Dù chuột túi khá phổ biến, chúng vẫn được bảo vệ như sinh vật bản địa Australia. Điều này khiến nghiên cứu bị đình trệ; cản trở quá trình dập dịch. Nỗ lực diệt muỗi bằng thuốc côn trùng cũng vấp phải sự phản đối của các nhà hoạt động môi trường. Các chuyên gia hầu như không bất ngờ trước làn sóng mất lòng tin vào khoa học toàn cầu. Song việc tìm hiểu về những mầm bệnh bí ẩn như loét Buruli rất quan trọng để ngăn chặn các đợt bùng phát trong tương lai.
Kẻ thù đáng gờm
“Ta không biết khi nào chúng sẽ trở nên thiết yếu. Đây là bài học chúng tôi có được từ Covid-19”, ông nới. Đối với những người mắc chứng loét Buruli; cuộc hành trình có thể rất gian nan. Nhiều bệnh nhân tiến triển nặng, đôi khi phải cắt cụt tứ chi hoặc tử vong. Vết thương mất nhiều tháng mới lành; để lại sẹo về cả thể chất lẫn tinh thần. “Đó là căn bệnh khá khó chịu. Những người xung quanh cũng không thoải mái với nó”, tiến sĩ Daniel O’Brien, chuyên gia bệnh truyền nhiễm tại Geelong, nhận định.
Vào tháng 3, O’Brien điều trị cho ông Courtney và hơn 10 người khác. Những năm 2010, một tuần ông chỉ phải tiếp nhận ít bệnh nhân bị loét Buruli. Đến nay con số lên tới 50. Ông đã điều trị cho hơn 1.000 bệnh nhân ở cả Australia và nước ngoài. Nhiều người lớn tuổi, số khác trẻ hơn, là giáo viên hoặc lao động chân tay, thậm chí trẻ em.
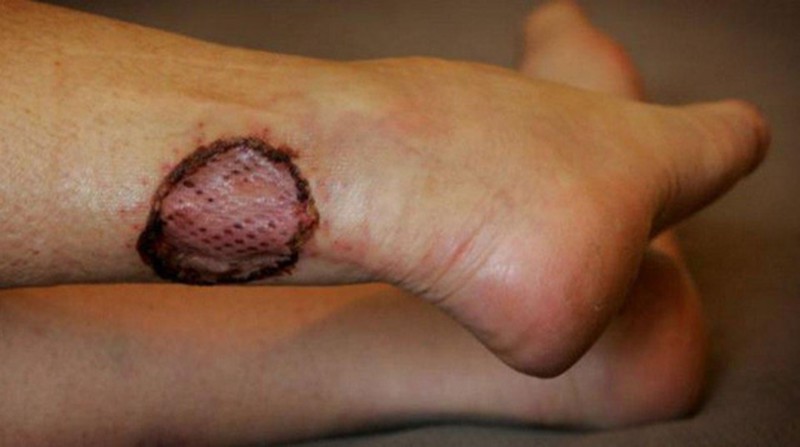

Phương pháp điều trị
Ông đo độ lớn của vết loét bằng thước, đánh dấu để theo dõi sự phát triển của chúng. Một số ổ viêm ăn sâu vào tận xương; hầu hết bệnh nhân mô tả chúng không gây đau đớn. Song độc tố của vi khuẩn ăn thịt làm suy yếu phản ứng miễn dịch, gây tê liệt phần thịt chúng đang tiêu thụ. Tiến sĩ O’Brien nhận định đây là “một sinh vật khá phi thường; một kẻ thù đáng gờm”.
Trong trường hợp của Courtney, vết loét đã tàn phá nửa trên của bàn chân trước khi bác sĩ chẩn đoán. Kể từ đó, ông phải phẫu thuật để loại bỏ mô hoại tử cứng như bê tông. Bác sĩ Adrian Murrie, người điều trị cho ông Courtney, nhận định: “Phải loại bỏ phần thịt chết đó nếu không da sẽ không bao giờ lành lại”.
Những bệnh nhân khác ít nghiêm trọng hơn, đôi khi từ chối điều trị. Thay vào đó, họ tự chữa bệnh bằng cách chườm nóng hoặc đắp thuốc. Dù cơ thể có miễn dịch tự nhiên chống lở loét; những phương pháp này có thể gây nguy hiểm, tiến sĩ O’Brien nói.
Nguồn: Vnexpress.net

